

Die stetig steigende Lebenserwartung, prophylaktische Bemühungen und die technischen Fortschritte der Zahnmedizin führen dazu, dass auch die Lebenserwartung der Zähne ansteigt. Werden ältere Menschen aber pflegebedürftig, wird der Erfolg der lebenslangen aktiven und passiven Präventionsmassnahmen in Sachen Zähne oft sehr schnell zunichte gemacht.
VON MARKUS M. KOLLER
 |
| Haus- und Heimbesuche von Zahnärzten sind eine Möglichkeit, der Zunahme oraler Erkrankungen mit steigendem Alter zu begegnen. Die mobile Zahnarztpraxis des Vereins zur Förderung der Alters- und Behindertenzahnmedizin geht diesbezüglich neue Wege. |
Die alternde Bevölkerung bringt grosse Veränderungen, aber auch noch nicht in allen Dimensionen abzuschätzende Möglichkeiten in der oralen Gesundheitsversorgung mit sich. Künftige ältere Generationen werden vermehrt auch kariesfreie, nur konservierend versorgte Zähne und/ oder technisch hochstehende Rekonstruktionen (Implantate) aufweisen. Die Zahnlosigkeit aber wird nicht eliminiert werden können. Eine Minderheit der 66- bis 75-Jährigen, aber bereits knapp die Hälfte der über 85-Jährigen ist auf Hilfe angewiesen.
Neben dieser geriatrischen Population werden auch soziale Randgruppen weniger Zahnarztbesuche, mehr orale Erkrankungen, mehr Zahnlosigkeit aufweisen.
Die Alterszahnmedizin muss kostengünstige Lösungen finden, dass in der zahnärztlichen Versorgung mit Eintreten einer gewissen Hilfsbedürftigkeit keine Gesundheitslücke entsteht, damit die lebenslangen präventiven Bemühungen und therapeutischen Erfolge nicht in kurzer Zeit zunichte gemacht werden, und die Zähne plötzlich ein gesundheitsgefährdendes (iatrogenes) Potential darstellen. Das Geld, das in Zukunft nicht für Prävention ausgegeben wird, wird für kurative Massnahmen aufgewendet werden müssen.
Basisrisiko
Die Mundhöhle erfüllt vielseitige Aufgaben: Ernährung, Sprache, Atmung, Immunabwehr und nicht zuletzt Ästhetik. Sie ist zudem Eintrittspforte für eine Vielzahl von Wirts-Traumata (mechanisch, chemisch, thermisch, mikrobiologisch). Orale Gesundheit ist infolgedessen ein entscheidender Faktor, damit all diese Funktionen in geordneten Bahnen ablaufen und trägt damit entscheidend zu körperlichem und geistigem Wohlbefinden bei.
Der allgemeine orale Gesundheitszustand der Schweizer Bevölkerung hat sich in den letzten Jahrzehnten vor allem dank präventiver Bemühungen markant verbessert. Der Rückgang oraler Erkrankungen veranschaulicht aber nur die Kontrolle dieser Krankheitsprozesse und stellt keine eigentliche Krankheitsverhinderung (Prävention) dar, wie dies zum Beispiel bei Impfungen der Fall ist.
Der Wegfall präventiver Kontrollmechanismen, zum Beispiel die Unmöglichkeit optimaler Mundhygiene oder des regelmässigen Recalls, kann infolgedessen dazu führen, dass orale Erkrankungen wieder zunehmen. Demzufolge ist die Gesamtbevölkerung weiterhin als «Risikogruppe» zu bezeichnen.
Dieses Basisrisiko kann durch System- und Umweltfaktoren erhöht werden und führt zur Bildung «spezifischer Risikogruppen».
Trotz oder gerade wegen der präventiven Erfolge ist in einem breiten Segment der Bevölkerung eine Zunahme oraler Erkrankungen (Karies, Zahnfleisch- und Schleimhauterkrankungen) mit steigendem Alter feststellbar. Während die Anzahl Arztbesuche mit steigendem Alter zunimmt, wird der Zahnarzt im gleichen Lebensabschnitt immer weniger konsultiert. Die Zunahme chronischer Erkrankungen, vermehrte Zahnlosigkeit in dieser Altersgruppe, die Einstellung gegenüber oralen Erkrankungen und finanzielle Barrieren sind dafür verantwortlich gemacht worden. Die Ausbildung kommender älterer Generationen wird aber besser sein, die Betreuungsansprüche sozialer und gesundheitlicher Natur werden zunehmen. Immer mehr Menschen werden ihre natürlichen Zähne lebenslang behalten, Prothesenträger eine Minderheit darstellen.
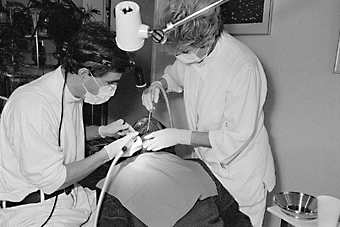 |
| Dank mobiDent™ wird der Wohn- oder Aufenthaltsraum eines Altersheims für wenige Stunden zur Zahnartzpraxis. |
Neben der verbesserten oralen Gesundheit werden sich auch die Einstellung zur Gesundheitspflege und zur persönlichen Handlungsbereitschaft (regelmässiger Zahnarztbesuch, Recall) weiter verändern und einen entscheidenden Einfluss auf den individuellen Bedarf an oraler Gesundheitspflege haben.
Spezifische Risikogruppen
Der Anteil von Personen mit chronischen Beschwerden beträgt bei den 20- bis 39-jährigen Männern 9,3% und bei den altersgleichen Frauen 10,6%. Bei den über 80-Jährigen sind 85,1% der Männer und 82% der Frauen betroffen. Dieser enorm hohe Anteil kommt vor allem durch chronische sensorische Behinderungen (Seh- und Hörbehinderungen) zustande, äusserst kritische Parameter für die Zahnmedizin (Mundhygienefähigkeit, Kommunikation).
Nahezu 30% der 65- bis 74-jährigen Schweizer leiden an Arthrose und/oder Bluthochdruck, immerhin 8% an Depressionen. Auch ist das gleichzeitige Auftreten verschiedener Krankheiten (Polymorbidität, Polypathie) mit dem Alter viel öfters zu beobachten.
Bei ambulanten geriatrischen Patienten muss im Mittel mit drei bis vier chronischen Gesundheitsproblemen gerechnet werden, bei hospitalisierten respektive institutionalisierten (Pflegeheim-) Patienten mit sechs bis sieben. Die Pflegebedürftigkeit nimmt mit dem Alter rapide zu. 80 bis 90% der über 85-Jährigen beanspruchen Hilfe in irgendeiner Form, und fast die Hälfte dieser Altersgruppe ist auf tägliche Hilfe, auch bezüglich Mundhygiene, angewiesen.
Personen mit diesen Gesundheitsproblemen nehmen auch sehr häufig langfristig Medikamente ein (Polypharmazie), die nicht selten negative orale Nebenwirkungen aufweisen (Mundtrockenheit). Chronische Erkrankungen üben somit einen nicht zu unterschätzenden Einfluss auf die orale Gesundheit der Patienten und die zahnärztliche Praxis aus.
Die geriatrische Risikogruppe weist folgende Charakteristika auf:
Diese Probleme werden durch physische und/oder geistige Behinderungen, die den Verlust neuromuskulärer und/oder kognitiver Fähigkeiten zur Folge haben (rheumatoide Erkrankungen, Apoplexie, Demenz usw.), massiv verstärkt.
Neben dieser «geriatrischen Risikogruppe» sind alle sozialen Randgruppen, und nicht zuletzt alle Personen, die medizinisch, entwicklungsmässig oder anderweitig behindert sind, als spezifische Risikogruppe mit gleichen Charakteristika anzusehen.
Hauptproblematik: Mundtrockenheit
Im Zentrum der pathogenetischen Überlegungen steht die Speicheldrüsenfunktion. Speichel erfüllt eine Vielzahl spezifischer Funktionen in der Mundhöhle (Nahrungsklumpenbildung und -transport, Verdauung, Schutz der Zahnhartsubstanzen, Säure-pufferung, Befeuchtung der Schleimhäute, antibakterielle, antivirale und antimykotische Eigenschaften usw.), schützt aber auch die Gewebe der oberen Atemwege und des Verdauungstraktes. Entsprechend vielfältig können die Folgen einer Speicheldrüsenfehlfunktion für die orale und allgemeine Gesundheit sein.
Die Speicheldrüsenfunktion gesunder Personen ist altersstabil. Körperliche Erkrankungen und deren Therapie aber haben sehr oft eine Dysfunktion zur Folge. Viele rezept- und nicht-rezeptpflichtige Medikamente führen zu einer Mundtrockenheit (Xerostomie), die nach Absetzen des Medikamentes meist reversibel ist.
Die Klagen über Xerostomie häufen sich, je mehr Medikamente (Polypharmazie) eingenommen werden müssen. Mundtrockenheit reduziert auch die Bereitschaft, Medikamente einzunehmen. Klagen über Mundtrockenheit sind deshalb ernst zu nehmen, und ein Wechsel des Medikamentes muss in Betracht gezogen werden.
Langfristige Speicheldrüsenfehlfunktion setzt einen Circulus vitiosus in Gang: Es kann zu gesteigerter Kariesaktivität und vermehrtem Auftreten von Erkrankungen des Zahnhalteapparates führen; Zahnschmerzen und Zahnverlust sind häufig die Folge; die oralen Schleimhäute trocknen aus und schmerzen (Stomatitiden); die Nahrungsaufnahme und der Schluckvorgang können erschwert sein; Fehl- oder Mangelernährung sind eventuell die Folge; die Lebensqualität dieser Menschen leidet. Durch die Schmerzen ist auch die Mundhygiene erschwert, was den Circulus vitiosus in Gang hält.
Alters(zahn)medizin
Die Zahnmedizin hat bis in neueste Zeit ein von der Medizin nahezu abgesondertes Dasein gefristet. Die Behandlung von Karies und Zahnfleischerkrankungen stellte das Hauptaufgabengebiet dar, Zahnverlust und Zahnlosigkeit wurden als normale Folgen des Alterungsprozesses angesehen. Erst durch die einschneidenden Erfolge kollektiver und individueller Präventionsmassnahmen wurde es überhaupt möglich, sich intensiver mit andern Problemen auseinanderzusetzen (Kieferorthopädie, ästhetische Zahnmedizin, Implantologie usw.).
Die hauptsächlich jungen Patienten in der zahnärztlichen Praxis wiesen in den wenigsten Fällen allgemeinmedizinische Probleme auf, was eine intensivere Zusammenarbeit mit der Medizin nicht nötig erscheinen liess. Wie sich die Zahnmedizin wenig um die Medizin, so hat sich die Medizin, nicht nur in der eigenen Ausbildung, bis heute kaum um die Zahnmedizin gekümmert.
Die Heterogenität betagter Patienten, die sich auch in äusserst unterschiedlichen Bedürfnissen äussert, verlangt in der Alterszahnmedizin ein breiteres Wissensspektrum (geriatrische, biologische, psychologische und soziale Aspekte) sowie Ausbildung in multidisziplinärer Teamarbeit.
Es ist notwendig, dass alle Glieder des Gesundheitswesens zusammenarbeiten, einander gegenseitig ausbilden, um das Ziel einer oralen geriatrischen Kette (Gesundheitskette) zu erreichen. Hausärzte, Rheumatologen, Internisten, Psychiater, Geriater usw. müssen sich das Wissen um orale Nebenwirkungen ihrer Tätigkeit (chronische Erkrankungen, Medikamente) aneignen, um Patienten über orale Begleiterscheinungen aufklären zu können, präventive Massnahmen zu instruieren (Ernährungs-, Hygienemassnahmen), eine eventuelle Überweisung an einen Zahnarzt vorzunehmen.
Alleinstehende Betagte wie auch Pensionäre von Altersheimen müssen zur Aufrechterhaltung der Eigenständigkeit und Wahrung ihrer Lebensgewohnheiten angehalten werden. Dazu gehört auch der regelmässige Zahnarztbesuch. Der Spitexbetrieb und das Personal in Altersheimen sollten durch entsprechende Ausbildung in das zahnärztliche Team eingeschlossen werden und könnten mit einfachen Mitteln (Ernährungs- und Mundhygieneberatung, Instruktion, Anhalten zum Zahnarzt- besuch) einen immensen Beitrag zur Erhaltung oder Verbesserung der oralen Gesundheit unabhängig lebender Betagter leisten.
Die meisten Probleme finden sich in Pflegeheimen und Institutionen für Behinderte. Eine orale Eintrittsuntersuchung sollte Pflicht sein. Ärzte müssen darin ausgebildet werden. Sollten Probleme gefunden werden, kann der Zahnarzt gerufen werden. Die Zahnärzte müssen sich daran gewöhnen, «Haus- und Heimbesuche» durchzuführen, um die oral-geriatrische Kette (Gesundheitskette) nicht zu durchbrechen. Der Aufwand zur Erhaltung eines befriedigenden oralen Gesundheitszustandes durch Beachtung von Ernährungs- und Mundhygienerichtlinien (Heimpersonal) könnte so gering gehalten werden.
Es ist doch ein Irrsinn, dass der Erfolg aller lebenslangen aktiven und passiven Präventionsmassnahmen im Moment der Abhängigkeit eines Menschen in kürzester Zeit zunichte gemacht wer-den kann. Es wäre in Institutionen immer noch das einfachste, wenn alle Bewohner Totalprothesen trügen. Die Realität aber wird vermehrt eine andere sein. Das iatrogene Potential vorhandener Zähne ist vorhanden.
Der «mobile» Zahnarzt
Der Verein zur Förderung der Alters- und Behindertenzahnmedizin hat mit öffentlichen (Zahnärztegesellschaft des Kantons Zürich) und vor allem privaten Spenden eine zum Verkauf stehende mobile Schulzahnklinik erstanden und umgebaut. Während früher direkt im Fahrzeug behandelt wurde, dient das mobiDent™ heute nur als Transportmedium für drei zahnärztliche Einheiten, eine Röntgenanlage, Sterilisation, Materialien und Administration (EDV, Leistungserfassung). Damit besuchen wir auf Wunsch Heime. Das einzige, was wir benötigen, ist ein Raum mit Strom und fliessendem Wasser.
Zurzeit betreuen wir zwei Pilotheime: ein Behindertenwohnheim und ein Pflegeheim mit vorwiegend dementen Patienten. In einem Raum, der sonst als Wohn- oder Aufenthaltsraum benutzt wird, entsteht innerhalb einer Stunde eine alle Anforderungen erfüllende Zahnarztpraxis. Es werden alle Kriterien erfüllt, die an eine moderne Zahnarztpraxis gestellt werden. Ein Einsatz dauert normalerweise zwei Tage. Am Abend werden die Geräte beiseite geschoben und der Raum kann wieder für den ursprünglichen Zweck genutzt werden. Alle MitarbeiterInnen (Zahnärzte, Dentalhygienikerinnen, Prophylaxeassistentinnen, zahnmedizinische Assistentinnen), aus Privatpraxen und unserer Klinik, arbeiten unentgeltlich.
Die Heime müssen keine Praxis einrichten, die nur wenige Male pro Jahr gebraucht würde (teure Standschäden an Geräten), oder es entfallen die Transportkosten in eine private Zahnarztpraxis. In kurzer Zeit können viele Patienten betreut werden. Zudem werden die Bewohner in ihrer gewohnten Umgebung behandelt, vertraute Betreuer oder Angehörige sind anwesend, was für viele Patienten ein wichtiger Faktor ist (Abbau von Angst). Das mobiDent™ gehört zum festen Jahresprogramm dieser Heime.
Heute kann gesagt werden, dass sich das Konzept des mobiDent™ bewährt hat. Da bei jeder Behandlung auch die den Bewohner betreuende Person anwesend ist, können neben der Behandlung auch notwendige Informationen zu Mund- und Prothesenhygiene sowie Ernährung weitergegeben werden. Nur dadurch kann die orale Gesundheit gesichert werden. Neben Behandlung bilden wir also auch aus. Im Behindertenheim haben wir nach vier Besuchen das Ziel erreicht, das wir uns gesetzt hatten: kaum mehr zahnärztliche Therapie, nur noch Prophylaxemassnahmen. Die Gesundheitskette konnte geschlossen werden.
Konsequenzen
Das alternde Gesicht in der Kunst widerspiegelt die Alterungsprozesse sehr präzise: Runzeln, Furchen, Pigmentveränderungen, Leberflecke, hervorstehende Wangenknochen und nicht zuletzt zusammengepresste Lippen, die dahinter Zahnlosigkeit vermuten lassen. Während erstere Charakteristika des alten Gesichts nach heutigem Wissensstand unausweichlich sind, wissen wir, dass Zahnlosigkeit keine logische Folge des Alterungsprozesses darstellt, dass Zahnverlust vermeidbar ist.
Prävention und Therapie von oralen Erkrankungen setzten ein fundiertes Wissen über die biologischen Faktoren voraus, die die Krankheitsabläufe beim älteren Menschen beeinflussen.
Die Wechselwirkungen zwischen oralem und allgemeinem Gesundheitszustand sowie der Einfluss chronischer Behinderungen und Krankheiten auf die Bereitschaft älterer Menschen, eine Behandlung durchführen zu lassen, muss bekannt sein, wenn die zahnärztliche Betreuung erfolgreich sein soll.
Der künftige Zahnarzt wird über eine breitere Wissensspanne (Gerontologie), zusätzliche klinische Fähigkeiten, erweiterte kommunikative Möglichkeiten und viel Empathie verfügen müssen, um die mit einem Grossteil seiner Patienten zusammenhängenden Probleme zu erkennen und korrekt behandeln zu können. Zudem müssen die anstehenden Probleme, wie zahnärztlich Prävention und Behandlung zu (teil)abhängigen Menschen – alleinstehend oder institutionalisiert – gelöst werden.
Die Zahnärzteschaft wird vor grosse, noch ungelöste diagnostische, präventive und therapeutisch-ethische Fragen gestellt werden. Die Zahnmedizin wird vermehrt im Wechselspiel von Medizin (Geriatrie), Gesellschaft, Gesundheitspolitik stehen und ihr Einsiedlerdasein aufgeben müssen.
Das Wissen um diese Dinge findet nur langsam Eingang in das zahnmedizinische Curriculum. Am Zentrum für Zahn-, Mund- und Kieferheilkunde der Universität Zürich findet eine interdisziplinäre Vorlesungsreihe in Alterszahnmedizin seit Jahren breiten Anklang, die klinische Ausbildung erfolgt aber weiterhin hauptsächlich am jüngeren und gesunden Patienten. Die bevorstehende Integration der der Gesundheitsdirektion unterstellten Klinik für Alters- und Behindertenzahnmedizin in die Universität wird es hoffentlich ermöglichen, den Studierenden auch klinische Kurse in Alterszahnmedizin anzubieten sowie interessierten Zahnärzten Fort- und Weiterbildungsmöglichkeiten zu offerieren.
Dr. med. dent. Markus M. Koller ist Lehrbeauftragter der Medizinischen Fakultät und Direktor der Klinik für Alters- und Behindertenzahnmedizin.
unipressedienst –
Pressestelle der Universität Zürich
Nicolas Jene (upd@zuv.unizh.ch)
Last update: 17.04.99