

Wenn einer eine Reise tut, dann kann er was erleben. Das gilt heute fast noch mehr als in Zeiten, als das Reisen noch ein richtiges Abenteuer war. Durchschnittlich sechzig Personen ziehen sich pro Jahr auf Reisen im Ausland eine HIV-Infektion zu. Fast immer ist dabei Leichtfertigkeit im Spiel.
[ Aids in Simbabwe ]
Jedes Jahr reisen etwa 15 Prozent der Schweizer Bevölkerung, das sind mehr als eine Million Personen, in Entwicklungsländer. Zwanzig bis fünfzig Prozent der Reisenden leiden mindes-tens einmal während ihres Auslandaufenthaltes an Durchfall, etwas mehr als zwei Prozent erkranken an Malaria und etwas weniger als einer von zweitausend Reisenden wird mit dem Flugzeug wegen Krankheit oder Unfall evakuiert. Dies alles sind offensichtliche, während oder kurz nach der Reise auftretende Ereignisse.
Wie sieht es jedoch mit dem heimtückischeren HIV (Human Immunodeficiency Virus) aus, das lange Zeit nach Ansteckung schlummernd und unbemerkt im Körper ruhen kann, um eventuell erst nach Jahren auszubrechen?
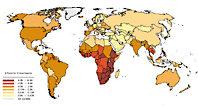
Die HIV-Infektion ist eine bis jetzt nicht heilbare und somit – wenn auch über Jahre und Jahrzehnte – zum Tod führende Infektion. Abbildung 1 zeigt die Häufigkeit von HIV-Infizierten in den verschiedenen Ländern der Erde. So sind in manchen Ländern Afrikas zwei bis acht von hundert Personen oder sogar mehr mit HIV infiziert. Dabei handelt es sich um Durchschnittszahlen, die in Risikogruppen (Prostituierte, junge schwarze Männer) um das Vielfache überschritten werden.
Sechs HIV-Neuinfizierte auf hundertausend Reisende
Zahlreiche Untersuchungen zeigen, dass etwa fünf von hundert Reisenden zufälligen sexuellen Kontakt pflegen. Vierzig bis fünfzig Prozent dieser Personen benützen dabei nicht oder nur unregelmässig ein Kondom. Man kann somit eine einfache Rechnung durchführen: Fünf Prozent von hunderttausend Reisenden sind fünftausend. Wenn jede dieser Personen im Schnitt zehnmal während der Reise Verkehr hat, zehn Prozent der Partner HIV-infiziert sind und in vierzig Prozent der Fälle kein Kondom gebraucht wird, ergeben sich 2000 ungeschützte Geschlechtsverkehre mit HIV-Positiven.
Bei einer HIV-Übertragungsrate von 0,3 Prozent – das heisst drei von tausend ungeschützten Geschlechtsverkehren mit HIV-positiven Personen führen zu einer Infektion – erhält man so eine Zahl von sechs Personen, die sich neu mit HIV infizieren.
Sämtliche der hier genannten Zahlen basieren auf einer zurückhaltenden Schätzung und sind je nach Studie und betrachtetem Kollektiv (Geschäftsreisende, junge Personen, Homosexuelle) auch höher anzusiedeln. Dazu kommt, dass die HIV-Übertragungsrate je nach Sexualpraktiken und dem Gesundheitszustand des Geschlechtspartners oder der Geschlechtspartnerin – weitere Geschlechtskrankheiten können die Übertragung von HIV fördern – weit mehr als 0,3 Prozent betragen kann.
Wird das oben genannte Rechenbeispiel auf die Zahl von einer Million SchweizerInnen, die jedes Jahr in Entwicklungsländer reisen, angewandt, ergeben sich schätzungsweise sechzig Reisende pro Jahr, die sich neu im Ausland eine HIV-Infektion zuziehen und diese in die Schweiz zurückbringen. Hier können sie dann ungewollt weitere Personen anstecken, da die Krankheit über Jahre unbemerkt bleiben kann.
Somit ist es nicht nur zum eigenen Schutz, sondern auch aus Verantwortung gegenüber seinen Partnern wichtig, sich entsprechend vorsichtig zu verhalten.
Im Zweifelsfall empfiehlt sich ein HIV-Test, da bei einer Früherkennung der Infektion und somit rechtzeitigen Behandlung der Krankheitsverlauf günstig beeinflusst werden kann. Der Ausbruch von Aids (Aquired Immuno-deficiency Syndrome) als symptomatisches Endstadium der Krankheit kann dadurch hinausgezögert und die Lebensqualität entscheidend verbessert werden.
Eigene Erwartungen kennen
Wie aber kann man sich auf Reisen vor HIV schützen? Wichtig ist es, sich im Klaren zu sein, mit welcher Erwartungshaltung (sexuelles Abenteuer erwünscht oder nicht) man zu einer Reise aufbricht und auf welchen Wegen HIV übertragen wird. Studien haben gezeigt, dass viele Reisende vor allem eine sexuelle Beziehung mit bis anhin fremden Personen aus dem eigenen Herkunftsland pflegen, es ist jedoch auch dort unbedingt Vorsicht geboten. Personen, die auf Reisen neue Geschlechtspartner haben, wechseln oft auch in ihrer Heimat häufig den Partner, gehören also einer Gruppe mit erhöhtem Risiko für Geschlechtskrankheiten und demzufolge auch HIV an.
 |
|
| Abbildung
2 (Klick auf Grafik öffnet grössere Abbildung) HIV-Infektionen weltweit (Schätzung 1997) |
Kondome, die einen guten Schutz vor Geschlechtskrankheiten bieten, sind weder in allen Orten gleich gut erhältlich, noch ist deren Qualität überall zureichend. Darum ist sehr zu emp-fehlen, Qualitätspräservative von zuhause mitzunehmen und bei einem Geschlechtsverkehr konsequent zu verwenden. Das Kondom im Portemonnaie kann in manchen Fällen Schlimmeres verhindern. Kommt dazu, dass Alkohol in manchen Fällen dazu beiträgt, den Geschlechtsverkehr einzuleiten. Auch sollte man sich fragen, wie die eigene Reise aussehen wird. Wie lange bin ich unterwegs, unter welchen hygienischen Verhältnissen? Der Hausarzt oder die reisemedizinische Abteilung einer Universität oder eines Spitals beraten individuelle Situationen.
Es kann sich lohnen, in der Reiseapotheke sterile Spritzen mitzuführen, da in gewissen Ländern das Wiederverwenden von womöglich HIV-infizierten Spritzen üblich ist. In manchen Regionen Afrikas ist dies sogar eine wichtige Quelle der HIV-Übertragung, und in gewissen Gebieten können im Extremfall bis zu sechzig Prozent der Personen HIV-infiziert sein. Wer mit dem Auto, Motor- oder Fahrrad unterwegs ist, sollte sich besonders vorsichtig verhalten. Bei einem Unfall ist es nicht immer gewährleistet, dass die medizinische Versorgung (Blutkonserven usw.) einwandfrei ist.
Wahlstudienjahr in der Dritten Welt
MedizinstudentInnen, die in ihrem Wahlstudienjahr in ein Drittweltland reisen, sollten sich über die lokale Situation informieren. So sind Afrika (nördlich der Sahara), Südostasien, der Indische Subkontinent, Zentralamerika, die Karibik und Südamerika Hochrisikogebiete für die Übertragung von HIV, zugleich aber auch beliebte Gebiete für das Wahlstudienjahr. Zudem ist anzunehmen, dass die Prävalenz HIV-Positiver bei Spitalpatienten höher liegt als bei der Durchschnittsbevölkerung.
11 bis 12 Prozent der MedizinstudentInnen erhalten während ihrer praktischen Tätigkeit eine Nadelstichverletzung oder haben Schleimhautkontakt mit potentiell infektiösem Material. Das Risiko, durch eine verunreinigte Nadel eine HIV-Infektion zu erlangen, ist eins zu dreihundert, dasjenige einer Hepatitis-C-Infektion zwei zu hundert.
Es gilt darum, Vorsichtsmassnahmen zu treffen: Gynäkologische und chirurgische Eingriffe sind mit einem höheren Verletzungsrisiko behaftet als andere medizinische Tätigkeiten. Das Mitführen von Latex-Handschuhen kann von Vorteil sein, da es in gewissen Regionen dieser Welt an fast allem mangelt – teilweise fehlt sogar das Wasser zum Händewaschen oder ein Sicherheitsbehälter für gebrauchte Spritzen.
In HIV-Hochrisikogebieten ist es sinnvoll, für eine Postexpositionsprophylaxe, das heisst für eine Behandlung nach Kontakt mit infiziertem Blut Zidovudin, Lamivudin und Indinavir (Empfehlungen des Center for Disease Control and Prevention, USA) mit sich zu führen. Diese Medikamente bieten den Vorteil, dass sie nicht im Kühlschrank aufbewahrt werden müssen.
Von universitärer Seite sollte über die Risiken während eines Wahlstudienjahres informiert werden. Zusätzlich ist zu erwägen, ob im Rahmen des Ausbildungsprogramms die sehr teuren Medikamente nicht – wie zum Beispiel in Slowenien praktiziert – vom Spital gratis zur Verfügung gestellt werden sollen, diese könnten dann bei Nichtgebrauch retourniert und abermals eingesetzt werden.
Das hohe Vorkommen HIV-positiver Personen in vielen Regionen dieser Welt soll nicht vom Reisen abhalten; man sollte sich aber vor jeder Reise über das Reiseziel informieren und sein Verhalten entsprechend anpassen. Sonst besteht die Gefahr unangenehmer und unter Umständen tödlicher Souvenirs.
Von Taurai Tasara*
1984 wurde in Simbabwe der erste Todesfall auf Grund einer HIV-Infektion 1984 registriert. Seither haben in diesem Land die HIV-Infektionen und damit verbunden die Aids-Todesfälle in alarmierender Weise zugenommen. Statistiken (WHO-Jahresbericht 1997 und andere) zeigen, dass etwa 25 Prozent der simbabwischen Bevölkerung oder 1,6 Millionen Personen mit HIV infiziert sind. Fünfzig Prozent dieser Menschen leben schon mit Aids. Damit ist Simbabwe hinter Botswana das Land mit der zweitgrössten HIV-Infektionsrate weltweit.
Fünfzig Prozent aller PatientInnen in Spitälern haben Aids, wöchentlich sterben siebenhundert bis tausend Menschen an Aids, bis Ende 1999 werden es ungefähr 400 000 Menschen sein und mehr als 600 000 Kinder werden zu Waisen geworden sein. Als Folge der Aids-Pandemie ist die Kindersterblichkeitsrate in Zimbabwe von 13 Prozent 1988 auf 17 Prozent 1994 gestiegen, und das Bevölkerungswachstum und die Lebenserwartung haben signifikant abgenommen. Kaum eine Familie in der 12-Millionen-Bevölkerung, die die Pandemie nicht auf die eine oder andere Weise trifft.
Die Kosten einer antiretroviralen Behandlung sind für die simbabwische Bevölkerung untragbar: sich eine drei Monate dauerende Therapie leisten zu können, die zwischen 15 und 30 000 simbabwische Dollar kostet (ungefähr 600 bis 1200 Schweizer Franken), davon träumen die meisten wirklich nur.
Dennoch werden Anstrengungen unternommen, die opportunistischen Infektionen in Griff zu bekommen, und es wird versucht, die Infektionsübertragung von den Müttern auf ihre Kinder zu kontrollieren. Diese Anstrengungen werden aber wieder unterlaufen, weil das staatliche Gesundheitsbudget ständig gekürzt wird und die Armut der Bevölkerung auf Grund der wirtschaftlichen Rezession zunimmt.
Information und Forschung
Dass es nicht so weitergehen kann, ist allen klar und viele SimbabwerInnen versuchen, sich des Problems anzunehmen. Die grössten Anstrengungen werden zur Zeit bei der Pflege der Kranken gemacht. Gleichzeitig wird versucht, das öffentliche Bewusstsein in Sachen Aids mittels Projekten auf Gemeindeebene zu fördern.
Aber auch die Grundlagenforschung muss eine zentrale Rolle spielen, wenn es darum geht, Aids in Simbabwe zu bekämpfen. Dazu aber müssen mehr junge WissenschafterInnen aus Simbabwe gezielt ausgebildet werden und sich das Wissen aneignen, um diese Aids-Pandemie von den unterschiedlichsten Seiten anzugehen. Die Forschung sollte sich zum Beispiel zum Ziel setzen, mehr über das Timing und die Mechanismen der vorgeburtlichen HIV-Infektion zu erfahren. Es gibt auch viele lokale Kräuter, die die Lebensqualität von AidspatientInnen zu verbessern scheinen, man weiss aber noch sehr wenig über ihre Auswirkungen auf den Körper, die HIV-Infektion oder ihre Funktionsweise. Einige dieser Heilpflanzen werden auf den Markt gebracht, ohne dass man sie vorher im Labor getestet hätte, einfach weil es im Land keine Wissenschafter mit der notwendigen Ausbildung dazu gibt.
Das Wissen um die Verhältnisse in Simbabwe und die Hoffnung, meinem Land helfen zu können, begleiten mich bei meiner derzeitigen Arbeit am Institut für Veterinärbiochemie.
*Taurai Tasara kommt aus Simbabwe und ist wissenschaftlicher Mitarbeiter am Institut für Veterinärbiochemie.
Wichtige Adressen für Reiseberatung in der Schweiz:
- Institut für Sozial- und Präventivmedizin/Impfzentrum, Sumatrastrasse 30, 8006 Zürich
- Schweizerisches Tropeninstitut, Socinstrasse 57, Postfach, 4002 Basel
- Bundesamt für Gesundheit, Schwarzenburgstrasse 165, 3097 Liebefeld, Postadresse 3003 Bern
Literatur
Postexposure Prophylaxis After Nonoccupational HIV Exposure. JAMA 1998; 25 Nov, Vol 280, No. 20.
Vorläufige Empfehlung zur HIV-Postexpositionsprophylaxe ausserhalb des Medizinalbereichs. Bulletin 50 des BAG 1997.
Dr. med. Matius P. Stürchler ist Assistenzarzt am Impfzentrum der Universität Zürich.
unipressedienst –
Pressestelle der Universität Zürich
Nicolas Jene (upd@zuv.unizh.ch)
Last update: 15.07.99