

In der ambulanten HIV-Sprechstunde des Universitätsspitals werden durchschnittlich über vierzig PatientInnen pro Tag betreut. Welche Möglichkeiten bietet diese universitäre Sprechstunde im Vergleich zu den Betreuungsmöglichkeiten einer ärztlichen Praxis? Ein Blick hinter hinter die Kulissen der HIV-Sprechstunde zeigt zudem den komplexen und vielfältigen Alltag der in dieser Institution tätigen Ärztinnen und Ärzte.
Von Milos Opravil
 |
|
| Abbildung
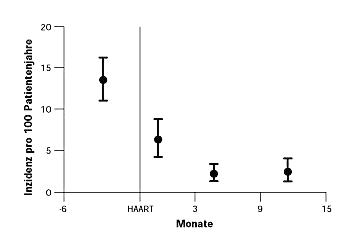
1 Häufigkeit (Inzidenz) neuer Aids-Erkrankungen vor und nach der Einleitung einer hochaktiven antiretroviralen Therapie (HAART) in den Jahren 1996 bis 1998. Die Resultate basieren auf 2333 PatientInnen der Schweizerischen HIV-Kohortenstudie. |
Von 1984, als es erstmals möglich wurde, die HIV-Infektion mit einem Antikörper-Suchtest zu diagnostizieren, bis Mitte der Neunzigerjahre standen Diagnose, Therapie und Prophylaxe der opportunistischen Infektionen und HIV-assoziierten Tumoren sowie die psychosoziale Begleitung im Vordergrund des ärztlichen Handelns der HIV-Sprechstunde.
Die vielfältigen, durch die zelluläre Immunschwäche begünstigten opportunistischen Erkrankungen umfassten Infektionen durch Bakterien, Pilze, Viren und Parasiten und erforderten eine enge Zusammenarbeit mit denjenigen Institutionen, in denen die entsprechende Diagnostik erfolgt: mit den universitären Instituten für Medizinische Mikrobiologie, Medizinische Virologie, mit dem Nationalen Zentrum für Mykobakterien und dem Nationalen Zentrum für Retroviren. Die parasitologische Diagnostik geschah am Institut für Parasitologie der Universität Zürich oder an der Abteilung Infektionskrankheiten und Spitalhygiene des Universitätsspitals.
Von Beginn der HIV-Epidemie an bestand eine enge Zusammenarbeit mit der Abteilung Klinische Immunologie des Universitätsspitals sowie mit den übrigen schweizerischen Zentren, die sich 1988 in der Schweizerischen HIV-Kohortenstudie zusammenschlossen, um die Epidemiologie und den Verlauf der HIV-Infektion zu dokumentieren.
Die innerhalb der Kohortenstudie aufgestellten Kriterien der Diagnostik und Dokumentation der HIV-assoziierten Krankheiten sowie die Empfehlungen zur Betreuung und Behandlung führten zu einer gesamtschweizerischen Unité de Doctrine und ermöglichten eine beispielhafte multizentrische wissenschaftliche Zusammenarbeit.
Die auf der Infrastruktur der Kohortenstudie basierenden Therapiestudien sowie gesamtschweizerisch ausgearbeitete Empfehlungen für die Therapie der HIV-Infektion führten zu einem Qualitätsstandard, von dem auch viele ausserhalb der Zentren betreute Menschen mit einer HIV-Infektion profitieren.
Vernetzung und Multidisziplinarität
In den letzten Jahren hat die Häufigkeit der opportunistischen Erkrankungen abgenommen. Das ist eine direkte Folge der besseren Wirksamkeit der Anti-HIV-Behandlungen, die heutzutage in der Regel aus der Kombination von mindestens drei verschiedenen antiviralen Medikamenten bestehen. Damit verlagerte sich der Inhalt der ärztlichen Betreuung der HIV-Infizierten – weg von der Diagnostik und Therapie der opportunistischen Krankheiten – hin zur Aufrechterhaltung einer optimalen antiviralen Wirksamkeit, dem Management der Nebenwirkungen dieser Mittel sowie der Motivation der PatientInnen für eine möglichst vollständige Therapietreue.
 |
||
| Abbildung
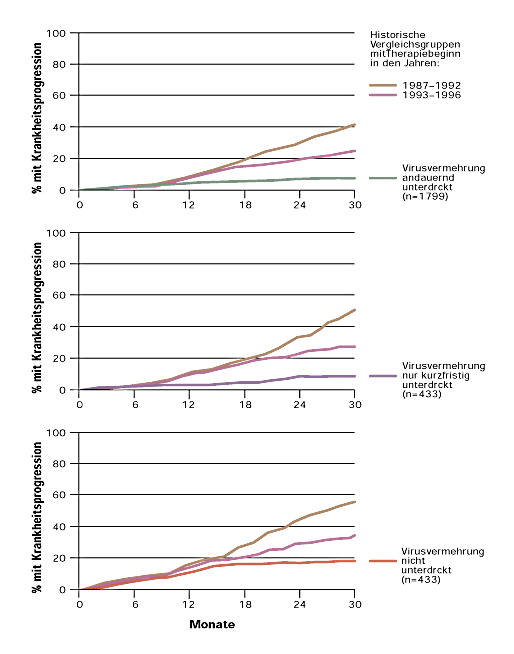
2 Wahrscheinlichkeit, im Verlaufe der Beobachtungszeit eine neue Aids definierende Erkrankung zu erleiden oder zu sterben Folgende Patientengruppen der Schweizerischen HIV-Kohortenstudie wurden verglichen: (1) Behandlung mit einem Anti-HIV-Medikament (Beobachtungsjahre 1987 bis 1992). (2) Behandlung mit einer 2er- |
Kombination von Anti-HIV-Medikamenten
(Beobachtungsjahre 1993 bis 1996). |
|
Gleichzeitig erschienen aber auch neue Probleme, die durch die modernen Kombinationstherapien verursacht werden, unter anderem Nebenwirkungen wie beispielsweise die Fettumverteilung (Lipodystrophie), die Entgleisung des Zuckerstoffwechsels oder das Auftreten von Nierensteinen. Es handelt sich dabei typischerweise um interdisziplinäre Probleme, die zusammen mit Endokrinologen, Ernährungsspezialisten und weiteren Fachkräften angegangen werden. Das Universitätsspital mit der Vertretung aller medizinischen Fachrichtungen bietet dafür eine optimale Voraussetzung.
Abgesehen von diesen speziellen Komplikationen war die Betreuung einer grossen Anzahl von HIV-Infizierten schon von Beginn an ausgesprochen interdisziplinär und bedurfte laufend der Mitarbeit unterschiedlicher Fachspezialitäten, von der Pneumologie, Gastroenterologie, Kardiologie, Hämatologie, Onkologie, Immunologie bis hin zu den chirurgischen Fächern, Ophthalmologie, Oto-Rhino-Laryngologie, Neurologie, Gynäkologie und Geburtshilfe sowie der medizinischen Radiologie. Bei PatientInnen, die pflegebedürftig sind oder sich in einem sehr fortgeschrittenen Krankheitszustand befinden, leisten zudem die stationären Institutionen wie das Zürcher Lighthouse oder der Sune-Egge unschätzbare Dienste. Aus diesen Beispielen wird ersichtlich, dass die Betreuung der HIV-Infizierten nicht nur komplex und fachübergreifend ist, sondern auch auf eine breite Infrastruktur angewiesen ist, um den derzeit hohen Standard halten zu können.
Wissenstransfer
Als Bestandteil des Universitätsspitals hat die HIV-Sprechstunde eine Ausbildungsfunktion, die praktisch das ganze Einzugsgebiet der Universität Zürich umfasst und die durch die Einführung des neuen FMH-Titels «Infektiologie» 1999 an zusätzlicher Bedeutung gewonnen hat. Zurzeit bestehen Ausbildungsplätze für sieben AssistenzärztInnen, wobei das Spektrum die gesamte Infektiologie und Spitalhygiene umfasst.Das ständigen Neuerungen unterworfene, aktuelle Wissen über alle Aspekte der HIV-Infektion wird auch den MedizinstudentInnen in Vorlesungen und Kursen sowie praktizierenden Ärztinnen und Ärzten in Vorlesungen und Vorträgen vermittelt. Praktizierende Ärzte, die mehrere PatientInnen mit einer HIV-Infektion betreuen, können diese mittlerweile direkt im Rahmen des Protokolls der Schweizerischen HIV-Kohortenstudie behandeln. Nicht zuletzt diese enge Zusammenarbeit erlaubt den permanenten Austausch von Wissen, basierend auf der Besprechung von konkreten Problemstellungen, wie sie sich beim individuellen Patienten ergeben. Eine spezielle Form des Wissenstransfers ergab sich aus dem Projekt «Prometheus», einer Studie zur Machbarkeit, Wirksamkeit und Verträglichkeit einer antiretroviralen Kombinationstherapie bei HIV-infizierten Drogenabhängigen in vier Zürcher Methadon-Kliniken. Die in diesem Projekt offerierte, an die Methadonabgabe gekoppelte antiretrovirale Behandlung führte dazu, dass Menschen erfolgreich eine Behandlung durchführten, die sie bisher zum Beispiel wegen ihrer «Kompliziertheit» abgelehnt hatten.Folge des in diese Institutionen eingebrachten Know-how ist, dass die PatientInnen auch nach Abschluss des Projekts bezüglich ihrer HIV-Infektion weiterhin in diesen Ins-titutionen behandelt werden können.
Die Ausbildung richtet sich nicht zuletzt auch an die in der Sprechstunde arbeitenden vier Krankenschwestern und Krankenpfleger. Der in der Schweiz früher weitgehend unbekannte Beruf einer Study Nurse erweitert und spezialisiert das Arbeitsspektrum des Pflegepersonals durch die zusätzliche Mitarbeit in den klinischen Studien. Die korrekte Durchführung von klinischen Studien wird unter dem Begriff «Good Clinical Practice» zusammengefasst und kann zurzeit in der Schweiz nur an wenigen Stellen im Rahmen der Berufsausbildung gelernt werden.
Klinische Forschung
 |
||
| Abbildung
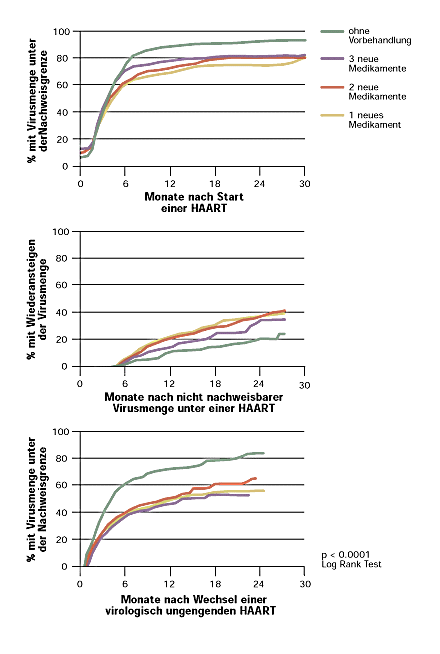
3 Effekt der Dreier-Kombination von Anti-HIV-Medikamenten (HAART = hochaktive antiretrovirale Therapie) auf die Virusmenge im Blut (Plasma HIV-RNS) im Verlaufe von dreissig Monaten. Oben: Wahrscheinlichkeit, nach Beginn einer Kombinationstherapie eine vollständige Unterdrückung der Vermehrung von HIV zu erreichen. Personen, welche zum Zeitpunkt des Therapiebeginns noch nie gegen HIV behandelt worden waren, reagierten besser als Personen, die vor Beginn der Dreier-Kombination bereits mit einer Einer-Therapie oder Zweier-Kombination behandelt worden waren. Mitte: Wahrscheinlichkeit, |
dass unter einer Dreier-Kombination nach vorübergehender vollständiger Unterdrückung der Virusvermehrung im Verlaufe der Beobachtung die Virustiter im Blut wieder anstiegen (virologisches Therapieversagen). Vergleich von vorbehandelten Personen mit solchen, die zu Beginn der Dreier-Kombination noch nie eine Therapie hatten. Unten: Wahrscheinlichkeit, dass nach vorübergehendem viralem Therapieversagen mit einer geänderten Dreier-Kombination erneut eine vollständige Blockierung der Virusvermehrung erreicht werden konnte. |
|
Die prospektive Schweizerische HIV-Kohortenstudie mit kumulativ über 10 000 TeilnehmerInnen stellt weltweit die grösste Kohorte einer HIV-inifizierten Population dar. Mit einem Anteil von annähernd vierzig Prozent der TeilnehmerInnen trägt Zürich wesentlich zu dieser Studie bei.
Die eindrückliche Senkung der Erkrankungshäufigkeit und der Sterblichkeit als Resultat der modernen Anti-HIV-Kombinationstherapien konnte anhand der Daten der Kohortenstudie kürzlich dokumentiert werden. So betrug die Letalität im Jahr 1998 nur noch 1,3 Prozent pro Jahr, was die tiefste je publizierte Rate bei HIV-PatientInnen darstellt.
Die Kohortenstudie liefert die Basis für eine enge Vernetzung aller schweizerischen Zentren, die HIV-infizierte Patienten behandeln. Auf dieser Basis war es in den letzten Jahren möglich, schnelle Resultate von Therapiestudien sowohl gegen HIV selbst als auch gegen opportunistische Krankheiten zu generieren und zu publizieren.
Die klinische Forschung auf dem Gebiet der HIV-Infektion wird heute jedoch nicht nur national, sondern in der Regel international betrieben. So bestehen enge Kontakte mit europäischen, nordamerikanischen und australischen Forschergruppen, die es ermöglichen, gross angelegte klinische Versuche mit hunderten bis tausenden von TeilnehmerInnen durchzuführen. Dadurch ergibt sich auch eine intensive Zusammenarbeit mit der forschenden pharmazeutischen Industrie, die im Rahmen dieser internationalen Zusammenarbeit Zulassungsstudien für neue antiretrovirale Medikamente durchführt. Die Teilnahme an solchen Stu- dien machte es möglich, dass jedes der 13 zurzeit in der Schweiz registrierten Anti-HIV-Medikamente bereits mehrere Monate bis einige Jahre vor der Registrierung für unsere PatientInnen zur Verfügung stand und in der Regel sogar gratis abgegeben wurde.
Nutzen für die PatientInnen
Die in Zürich durchgeführte klinische Forschung und die enge internationale Zusammenarbeit sind essentielle Voraussetzungen dafür, dass der Wissensstand immer aktuell ist und die in der HIV-Sprechstunde behandelten PatientInnen direkt davon profitieren. Beispielsweise wurde die 1996 ausgesprochene Empfehlung, die HIV-Infektion mit Dreier-Kombinationstherapie zu behandeln, in Zürich schnell und bei einem grossen Anteil aller PatientInnen umgesetzt.
Nebst dem anfangs erwähnten hohen Qualitätsstandard der Betreuung sind schnelle Umsetzungen von neuen Erkenntnissen die Erklärung für die guten klinischen Resultate. Wie erwähnt, können den Patienten zudem neue, noch nicht auf dem Markt befindliche Therapien angeboten werden. Allerdings setzt dies zumindest teilweise deren Bereitschaft voraus, an einer klinischen Studie teilzunehmen. Durch die verbesserten Therapiemöglichkeiten gelingt es einer immer grösser werdenden Anzahl von HIV-Infizierten, über Jahre hinweg ein normales, beschwerdefreies Leben zu führen und einer vollen Berufs-tätigkeit nachzugehen.
Literatur
Egger M, Hirschel B, Francioli P, Sudre P, Wirz M, Flepp M, Rickenbach M, Malinverni R, Vernazza P, Battegay M, and the Swiss HIV Cohort Study: Impact of new antiretroviral combination therapies in HIV infected patients in Switzerland: prospective multicentre study. BMJ 1997; 315: 1194–1199.
Ledergerber B, Egger M, Opravil M, Telenti A, Hirschel B, Battegay M, Vernazza P, Sudre P, Flepp M, Furrer H, Francioli P, Weber R, for the Swiss HIV Cohort Study: Clinical progression and virological failure on highly active antiretroviral therapy in HIV-1 patients: a prospective cohort study. Lancet 1999; 353: 863–868.
Bisset LR, Cone RW, Huber W, Battegay M, Vernazza PL, Weber R, Grob PJ, Opravil M and the Swiss HIV Cohort Study: Highly active anti-retroviral therapy during early HIV-infection reverses T-cell activation and maturation abnormalities. AIDS 1998; 12: 2115–2123.
Furrer H, Egger M, Opravil M, Bernasconi E, Hirschel B, Battegay M, Telenti A, Vernazza PL, Rickenbach M, Flepp M, Malinverni R, and the Swiss HIV Cohort Study: Low risk of Pneumocystis carinii pneumonia and toxoplasmic encephalitis after stopping primary prophylaxis in HIV-1 infected adults treated with antiretroviral combination therapy. N Engl J Med, in print 1999; 340: 1301–1306.
PD Dr. med. Milos Opravil ist Oberarzt an der Abteilung Infektions-krankheiten und Spitalhygiene am Universitätsspital Zürich. Koautoren des Textes sind Bruno Ledergerber, Markus Flepp und Rainer Weber.
unipressedienst –
Pressestelle der Universität Zürich
Nicolas Jene (upd@zuv.unizh.ch)
Last update: 12.07.99